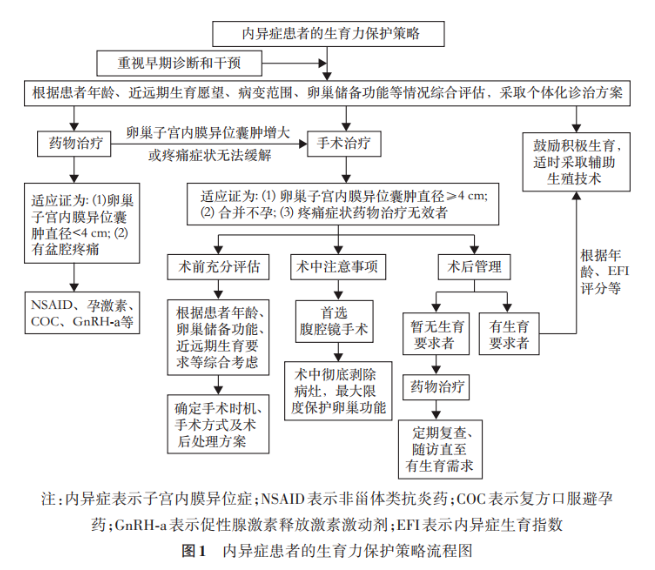
由于内异症患者的生育力下降,导致 30%~50% 的内异症患者伴有不孕症,不孕症的病因复杂,涉及夫妇双方,包括女方的盆腔输卵管因素、卵巢因素、男方精液异常及其他因素。内异症病变广泛,形态多样,引起不孕的发病机制复杂,原因多种,相互影响叠加,因此,对于内异症相关不孕的治疗方法并非单一,治疗的最初选择和序贯极为重要。
对于有子宫内膜异位症伴有不孕症的姐妹,应该按照什么样的原则来治疗与改善呢?下面荷小妹带大家节选了来自最新版——子宫内膜异位症患者生育力保护的中国专家共识(2022版),一起看一下专家共识最新的指导结果是怎么样的吧~
首先应进行不孕原因评估,包括内异症的症状、类型、分期和既往治疗方式、卵巢储备功能评估、子宫输卵管情况、男方精液情况等,也可采用EFI评分进行预测[19]。
内异症的治疗药物为卵巢抑制药物,目的是抑制异位病灶的发展、改善疼痛症状。证据表明,无论是单独药物治疗,还是药物联合手术治疗,或者药物治疗联合辅助生殖技术(ART)均不能提升患者的妊娠率或改善妊娠结局,一般不建议采用卵巢抑制药物治疗内异症相关不孕[10]。因此,内异症相关不孕的治疗,建议选择手术和ART[20]。
对于年轻(≤35 岁)、卵巢储备功能正常、无其他不孕因素的内异症相关不孕患者,建议首选手术治疗。
对于高龄(>35 岁)、卵巢储备功能低下、存在男方精液异常或配子运输障碍等其他 ART 治疗适应证的患者,合并 DIE、疼痛症状不明显的患者,以及复发的内异症患者,应直接进行IVF‑ET。
内异症相关不孕的治疗具体参见《子宫内膜异位症诊治指南(第三版)》[8]的相关章节和流程图。制定治疗措施后应与患者夫妇进行充分的沟通、咨询,尊重其治疗选择。
手术治疗
腹腔镜手术切除异位病灶、剥除卵巢子宫内膜异位囊肿、分离盆腔粘连、恢复盆腔正常解剖、检查输卵管通畅情况,术中采用生理盐水冲洗盆腔,同时宫腔镜检查并处理宫腔内病变,改善宫内环境,术后妊娠率可从术前的 20%提高到 60%[11,17]。
术后根据 EFI 评分积极备孕或进行 IVF‑ET,无需任何卵巢抑制药物治疗。年龄≤35岁、EFI 评分≥5 分、有自然生育愿望者,可直接试孕[8],试孕期间可以采用克罗米芬、来曲唑、促性腺激素等促排卵药物,或者促排卵药物联合宫腔内人工授精(IUI)以提高妊娠率。
促排卵药物联合IUI 可明显提高美国生殖医学学会(ASRM)内异症分期Ⅰ期和Ⅱ期内异症患者的妊娠率和活产率,但是对 ASRM Ⅲ期、Ⅳ期内异症患者的疗效尚不确定[10]。
若术后试孕6个月仍未成功妊娠,则建议转为 IVF‑ET;对于患者年龄>35岁、EFI评分低于 5分或 EFI≥5分但不愿试 孕者 ,建议直接进行IVF‑ET[8,21‑22]。
ART治疗
诊断明确的内异症相关不孕患者,无论内异症分期如何,均可直接采取 IVF‑ET。早前研究表明 IVF‑ET 前应用 3~6 个月 GnRH‑a 预处理可改善内异症相关不孕患者的生殖结局[13],但是,2019 年最新的荟萃分析表明,IVF‑ET 前使用 3~6个月 GnRH‑a预处理以提高内异症患者妊娠成功率的获益尚不确定,需要进一步高质量的研究证实[23]。因此,IVF‑ET前的 GnRH‑a预处理视具体情况而定[10]。
内异症患者进行 IVF‑ET,并不加剧其疼痛症状和增加复发概率。而且控制性卵巢刺激(COS)方案的选择也无限制,无论是采用激动剂方案还是拮抗剂方案,其妊娠率和活产率是类似的[13,21‑22]。
对于合并卵巢子宫内膜异位囊肿的不孕症患者,在进行 IVF‑ET 前无需进行卵巢囊肿剥除或囊液抽吸,若囊肿过大影响取卵操作,可以在 IVF 前或取卵术前进行囊液抽吸,由于卵巢子宫内膜异位囊肿的囊液中存在影响卵母细胞的炎性因子,抽吸时应注意预防感染,避免污染卵母细胞[24]。
对于疼痛症状严重或反复IVF‑ET失败的卵巢子宫内膜异位囊肿或 DIE 患者,可以考虑适时手术,术后再进行IVF‑ET[25]。
未经允许不得转载! 作者:admin,转载或复制请以超链接形式并注明出处。
原文地址:《从2022版内异症最新指南找到—想要怀孕的这类姐妹,该采取什么样的策略?》发布于:2022-11-08




还没有评论,来说两句吧...